Suzana Pasternak¹
Camila D’Ottaviano²
Ângela Luppi Barbon³
Em meados de maio, a partir dos dados de mortalidade consolidados até o dia 14 de maio, redigimos um artigo sobre a distribuição dos óbitos da COVID-19 no tecido urbano do município de São Paulo⁴. Naquele dia, eram mais de 15 mil mortos no país e mais de 5.500 mortes apenas na cidade de São Paulo. Conforme dados do final do mês de junho, as mortes no país ultrapassam 52 mil (53.645) e na cidade de São Paulo somam 13.068. Os óbitos brasileiros são 11% do total dos óbitos mundiais, enquanto que os 200 milhões de brasileiros representam menos que 3% da população mundial.
A partir de dados publicados pela Prefeitura de São Paulo (PMSP), neste texto procuramos apresentar o panorama geral da mortalidade no período entre 14 de maio e 27 de maio, últimos dados disponibilizados pela Prefeitura. É importante destacar que desde o final de maio, a Secretaria Municipal de Saúde de São Paulo não vem mais disponibilizando os dados oficiais por distrito, por isso, a atualização da análise por anéis para o mês de junho não foi possível⁵. No texto anterior, foi elaborada uma análise do crescimento da Taxa de Mortalidade em direção à periferia paulistana, a partir da metodologia da distribuição por anéis – Central, Interior, Intermediário, Exterior e Periférico. Na última quinzena de maio, a taxa de mortalidade cresceu em todos os distritos da cidade de São Paulo (Tabela 1). Entre 14 e 27 de maio, o maior aumento da mortalidade aconteceu no anel periférico (35,46%). Até o final de maio, os anéis central (68,86) e intermediário (68,96), onde as primeiros óbitos aconteceram, ainda apresentavam a maior taxa de mortalidade, porém o crescimento da mortalidade em direção à periferia já era uma realidade concreta: no dia 17 de maio, a mortalidade no anel central era 53% maior que no anel periférico; no dia 27 de maio essa diferença era de 22%. E vale lembrar que no anel central vive apenas 3,21% da população do município, enquanto o anel periférico abriga 49% da população paulistana.
Sintetizando :
- As taxas de mortalidade cresceram em todos os distritos da cidade de São Paulo no período, com um aumento médio de 36,44% para o município como um todo na segunda quinzena de maio.
- As taxas dos anéis central e periférico se aproximaram cada vez mais: em 14 de maio a taxa do anel central era 1,32 e a 27 de maio, 1,21;
- O incremento total, embora alto para todos os anéis, mostrou-se mais forte para o periférico.
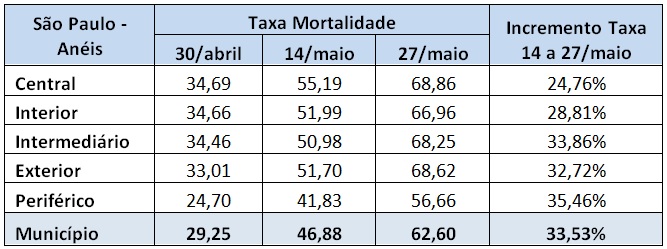
Tabela 1 – Taxa de Mortalidade COVID-19 por Anéis. De 30 de abril a 27 de maio de 2020. Fonte: PMSP. Elaboração das autoras.
Após mais um mês imersos na pandemia, com retomada crescente das atividades econômicas, o panorama exposto anteriormente não mudou muito: a COVID-19 continua se alastrando pela periferia paulistana. E também pelos outros municípios da metrópole: no mês de maio (entre 28 de abril e 22 de maio) o incremento da taxa de mortalidade no município polo foi de 154%, enquanto que nos demais municípios metropolitanos chegou a 284%. Já no mês de junho (entre 22 de maio e 13 de junho) o aumento da taxa de mortalidade na capital foi de 67%, enquanto que os outros municípios alcançou 96%.
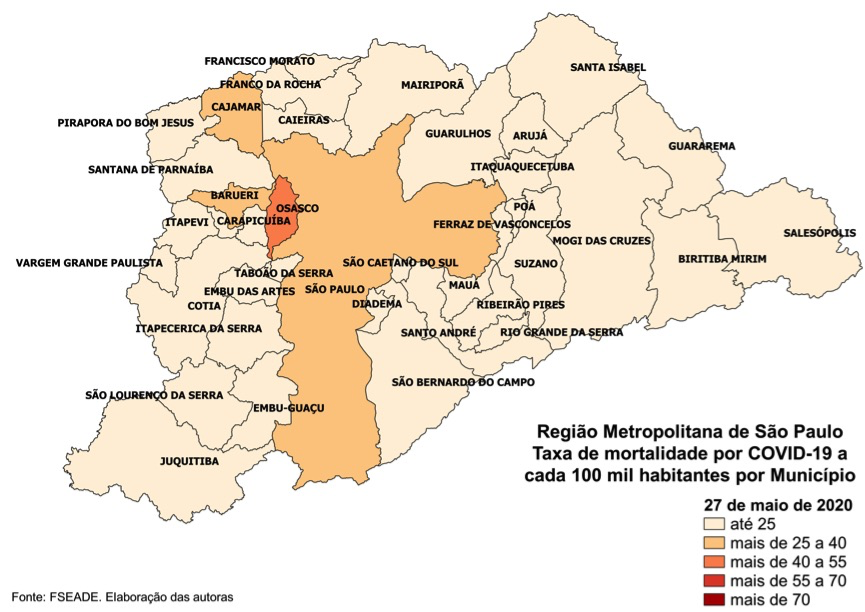
Um dos municípios com maior taxa de mortalidade é Barueri (76,78 mortes para cada 100 mil pessoas). Nele, condomínios fechados de alta renda, como Alphaville e Tamboré, convivem com populações altamente vulneráveis. Municípios industriais limítrofes à capital também apresentam alta mortalidade, como Osasco (56,39 mortes para cada 100 mil pessoas). São Bernardo e São Caetano do Sul também mostram mortalidade considerável, embora menor que Osasco e São Paulo, assim com Taboão da Serra, todos com mais de 30 óbitos para cada 100 mil pessoas. Municípios dormitório, como Itapevi (42,07), Caieiras (39,76) e Cajamar (37,36) também têm alta mortalidade.
Para o município de São Paulo, as Tabelas 2 e 3 mostram os 10 distritos com maior (em preto) e menor (em azul) taxa de mortalidade nos dias 14 e 27 de maio.
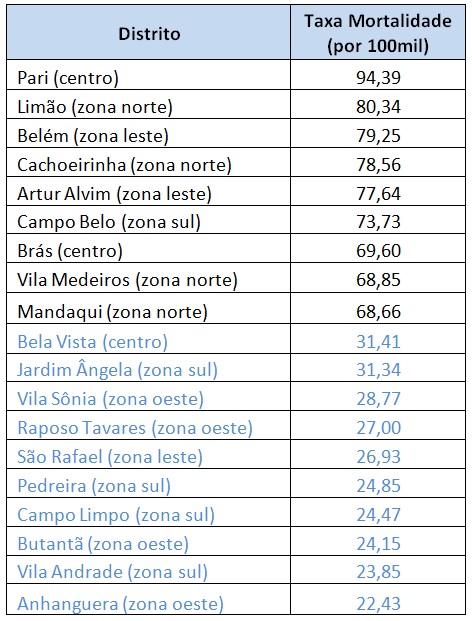
Tabela 2 –Taxa de Mortalidade. Seleção de Distritos. 14 de maio de 2020. Fonte: PMSP. Elaboração das autoras.

Mapa 1 – Taxa Mortalidade. Município de São Paulo. 14 de maio de 2020. Fonte: PMSP. Elaboração Ângela L. Barbon.
Percebe-se que, em meados de maio, distritos centrais, mas reconhecidamente com renda baixa, como Pari, Belém, Brás, apresentavam alta mortalidade. São distritos com grande adensamento, intensa circulação de pessoas e grande presença de cortiços. Muitos distritos periféricos de renda baixa, como Jardim Ângela, São Rafael, Campo Limpo, Pedreira e Anhanguera ainda não acusavam a ida do vírus para a periferia. Chama a atenção o distrito de Vila Andrade, onde fica a favela de Paraisópolis (com população de 42.826 pessoas em 2010, 34% da população e 49,15% dos domicílios do distrito) ainda pouco atingido, com taxa de mortalidade de 23,9 óbitos para cada 100 mil moradores. Esta taxa já subiu bastante em relação à taxa do dia 17 de abril, quando era 6,1 mortes por 100 mil⁶.
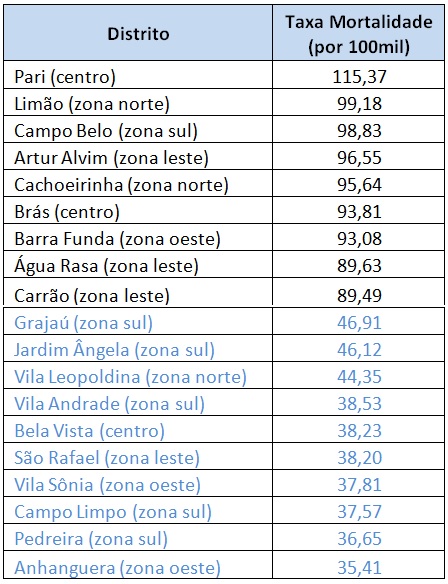
Tabela 3 –Taxa de Mortalidade. Seleção de Distritos. 27 de maio de 2020. Fonte: PMSP elaboração das autoras.
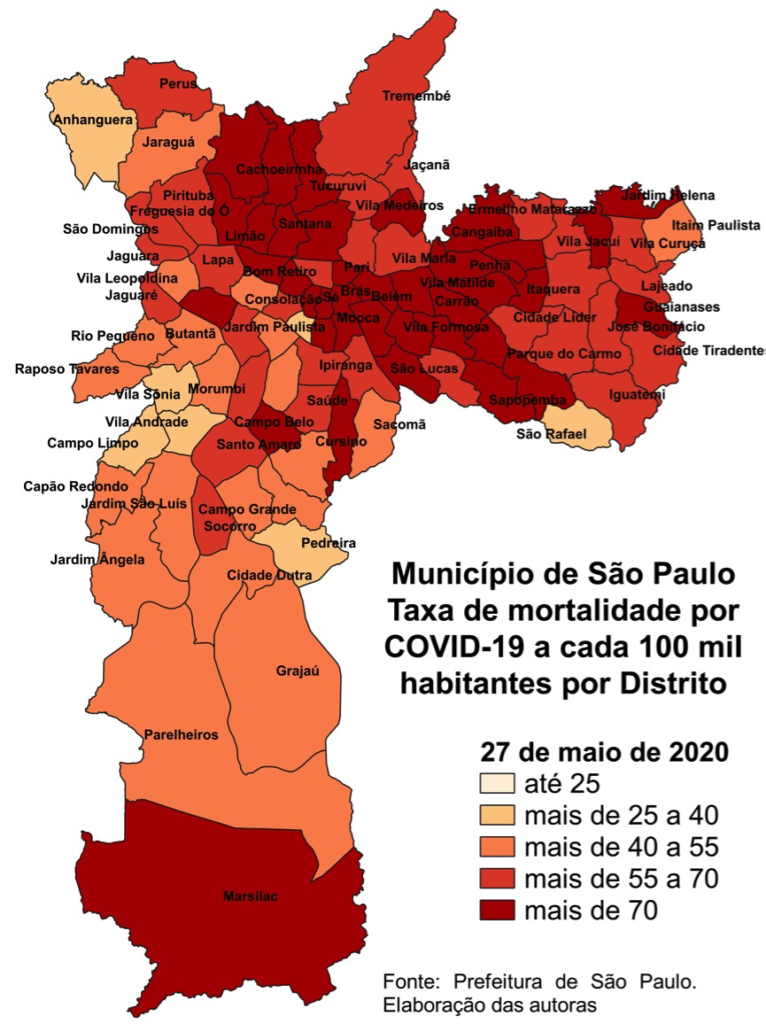
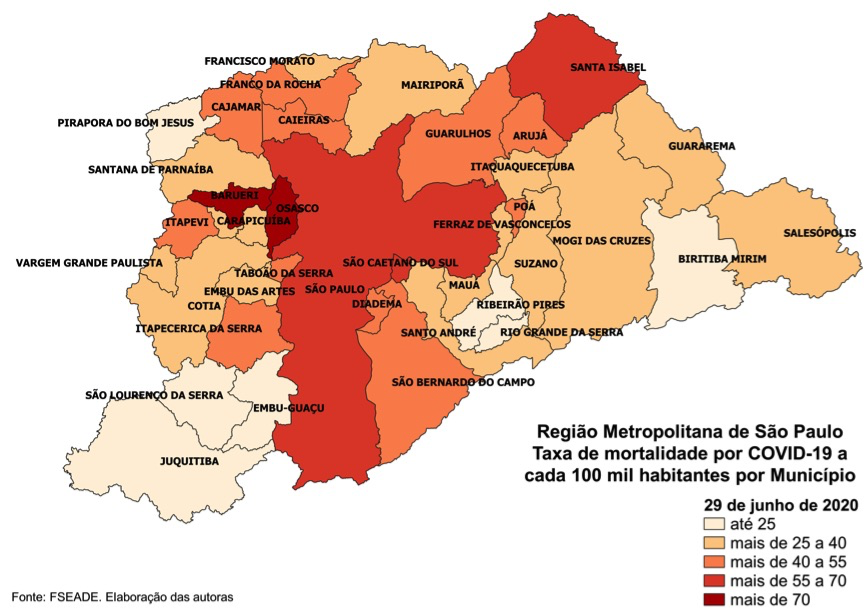
Mapa 2 – Taxa Mortalidade. Município de São Paulo. 27 de maio de 2020. Fonte: PMSP. Elaboração Ângela L. Barbon.
A Tabela 3 mostra as 10 maiores e menores taxas 13 dias depois. Nota-se:
- Em todos os distritos a taxa de mortalidade subiu, mostrando a expansão do vírus;
- Brás e Pari continuam como pontos de atenção, acrescidos agora pela Barra Funda, outro distrito do anel interior;
- Campo Belo, distrito de renda alta na zona sul, também surge com alta mortalidade;
- Distritos periféricos, que posteriormente vão se mostrar com alta prevalência de casos, ainda se computam entre os de menores taxas, como Grajaú, Jardim Angela, São Rafael e Vila Andrade, agora com mortalidade de 38,5 (era 6,1 em 17 de abril e 23,9 a 14 de maio).
As Tabelas 4 e 5 mostram ao percentual de expansão em cada período, sempre selecionando os 10 distritos com maior incremento e os 10 com menor incremento.
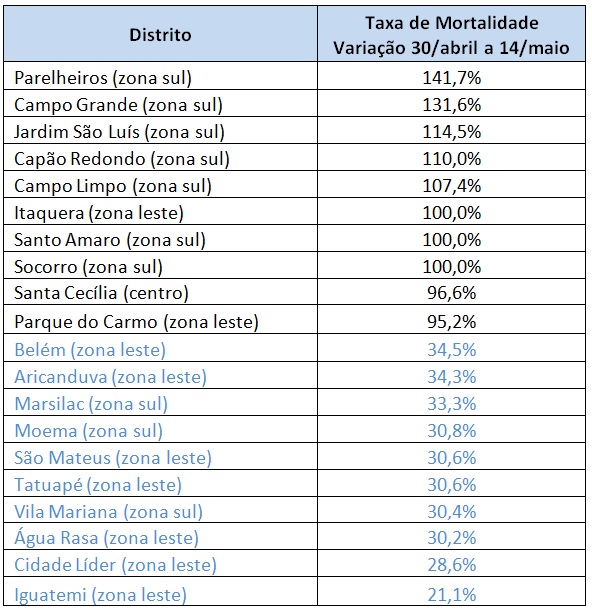
Tabela 4 – Incremento Taxa de Mortalidade. Seleção de Distritos. Período 30 de abril a 14 maio de 2020. Fonte: PMSP. Elaboração das autoras.
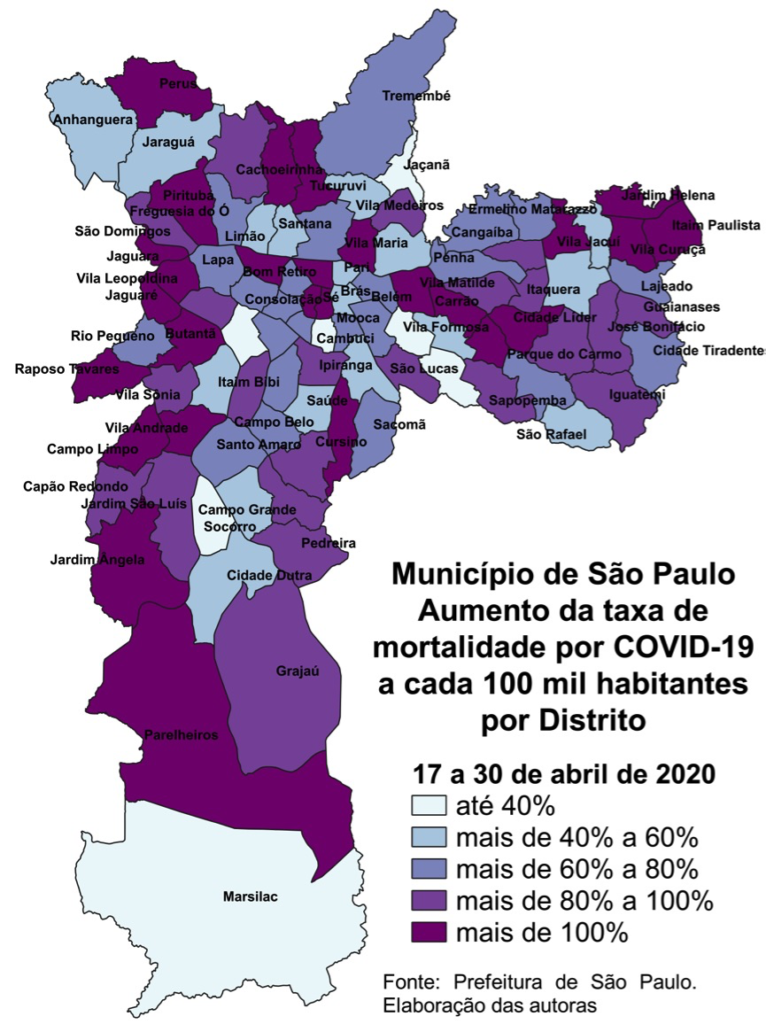
Mapa 3 – Aumento Taxa Mortalidade. Município de São Paulo. 17 a 30 de abril de 2020. Fonte: PMSP. Elaboração Ângela L. Barbon.
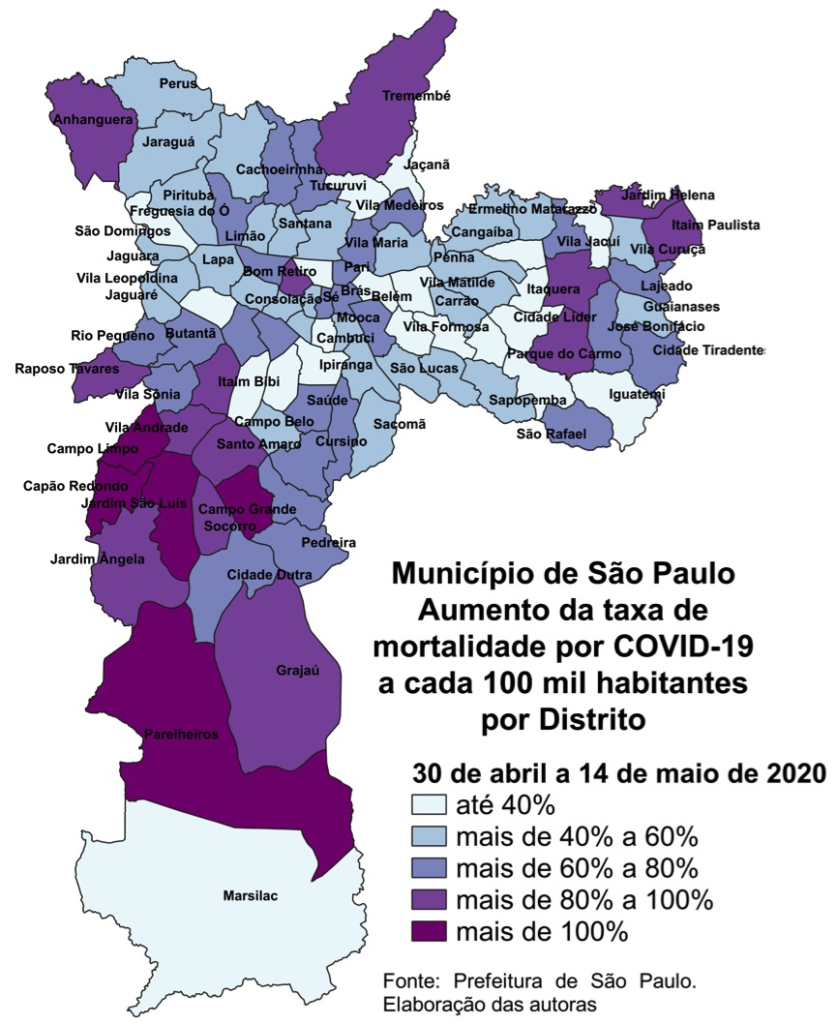
Mapa 4 – Aumento Taxa Mortalidade. Município de São Paulo. 30 de abril a 14 de maio de 2020. Fonte: PMSP. Elaboração Ângela L. Barbon.
Conforme mostram os Mapas 3 e 4, o maior crescimento da taxa de mortalidade se deu em distritos periféricos. A única exceção entre os 10 distritos listados é Santa Cecilia, distrito de renda média, bastante central e denso. Entre os com menor variação, aparece Belém, que apresentava alta mortalidade, mas com expansão menor, além de Moema, distrito de alta renda. Todos os demais distritos que apresentaram pouco incremento na taxa são periféricos.
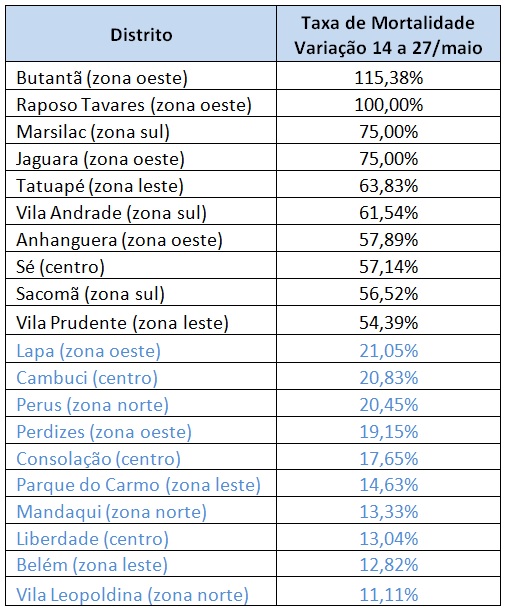
Tabela 5 – Incremento Taxa de Mortalidade. Seleção de Distritos. Período 14 a 27 maio de 2020. Fonte: PMSP. Elaboração das autoras.
Já no período seguinte, na segunda quinzena de maio, novos distritos periféricos aparecem como os com maior crescimento da taxa de mortalidade: Raposo Tavares, Marsilac, Jaguara, Vila Andrade. Aparecem também Sé, centro da capital, com presença de habitação precária, e com grande concentração de moradores sem teto, e o Sacomã, onde fica Heliópolis, outra grande favela. Belém continua com alta mortalidade, mas em plena redução, assim como Lapa e Perdizes, distritos de renda alta e média alta.
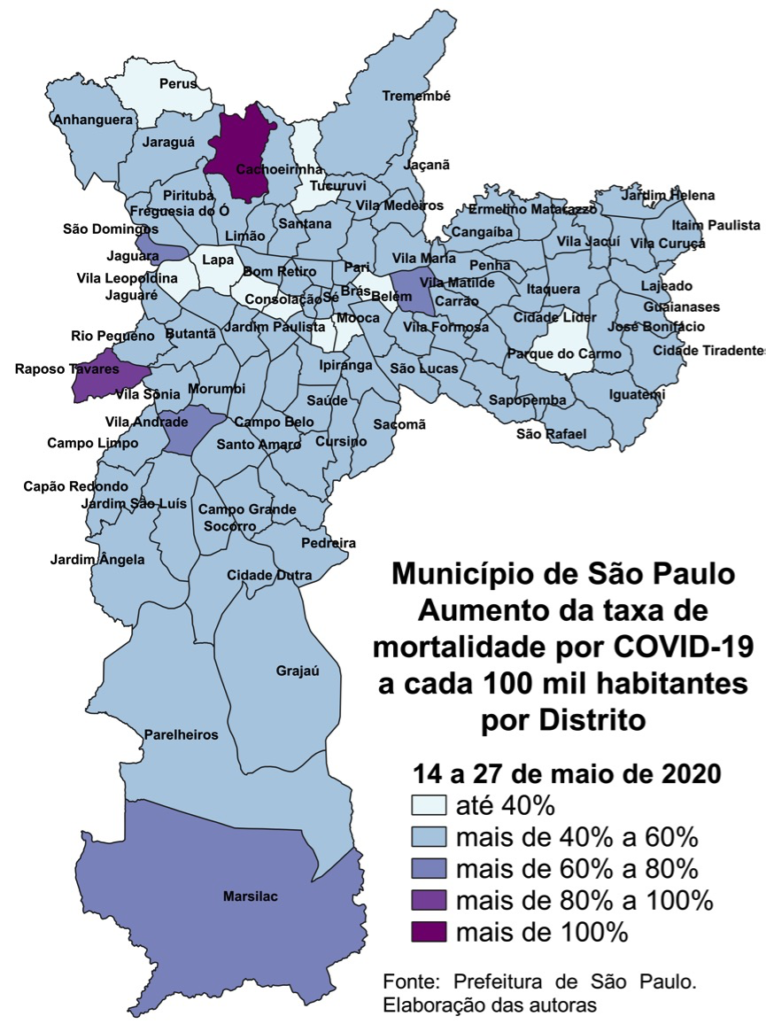
Mapa 5 – Aumento Taxa Mortalidade. Município de São Paulo. 14 a 27 de maio de 2020. Fonte: PMSP. Elaboração Ângela L. Barbon.
Vila Andrade, onde se situa Paraisópolis (em 2010 cerca de metade dos domicílios do distrito situavam-se na favela) registrava 38,5 mortes por 100 mil habitantes quando a média municipal foi de 62,61 óbitos para cada 100 mil moradores. Segundo dados do Instituto Pólis, publicados no jornal O Estado de São Paulo, em 25 de junho de 2020, a taxa de mortalidade de Paraisópolis foi de 21,7 até o dia 8 de maio (a taxa do distrito era de 30,6). É claro que a estrutura etária tem influência sobre este resultado. Mas os índices são também melhores em relação aos idosos, um dos grupos de risco. Na Vila Andrade, a taxa de óbitos acima de 60 anos foi de 219,7, enquanto que em Paraisópolis, 200,6 (quase 10% menor). Em Paraisópolis as condições de precariedade domiciliar conferem maior probabilidade de contágio. Aparentemente a organização comunitária alcançada pela comunidade ajudou a conter a difusão da pandemia, através de um monitoramento contínuo sobre a população da favela, isolamento dos contaminados, capacitação de socorristas e contratação, pela própria comunidade, de ambulâncias, médicos e enfermeiros.
CONSIDERAÇÕES PARCIAIS
O elo entre condições sociais e mortalidade já é um velho conhecido, acentuando os pesos de raça, renda, densidade domiciliar e densidade demográfica. Paulo Lotufo, professor da USP e médico epidemiologista, destacou que a mortalidade depende de dois fatores: a incidência e a letalidade. A incidência decorre de condições ambientais: se há isolamento, se existe utilização de transporte publico, se a densidade domiciliar e as condições da moradia são adequadas, se existe infraestrutura sanitária. A letalidade liga-se à distância e à qualidade do atendimento médico. Distritos densos, mesmo centrais e com atendimento próximo, mostram mortalidade alta. Distritos periféricos têm ainda mais problemas, mesmo que a rede de hospitais paulistanos tenha uma distribuição razoável.
Rompendo as fronteiras municipais.
I. Comparando polo e outros municípios da metrópole:
A análise das Tabelas 6 e 7 mostra o forte aumento de casos desde o dia 28 de abril até o fim de junho. Para a metrópole o aumento percentual foi de mais de 850% no período. Este aumento, entretanto, não se deu de forma uniforme durante estes dois meses. Em fins de abril a taxa de morbidade na metrópole era de 96 casos a cada 100 mil habitantes, sendo a incidência bem maior na capital que nos demais municípios da metrópole: 1,87 vezes maior.
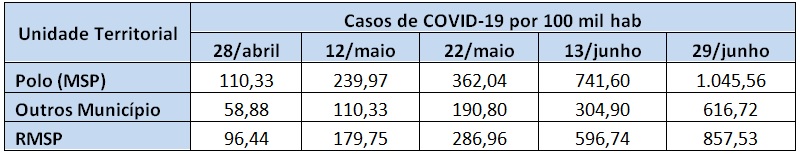
Tabela 6 – Casos de COVID-19 MSP e RMSP, de 28 de abril a 29 de junho. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
Em meados de maio a capital ainda concentrava grande parte dos novos casos, com 2,17 vezes o número de casos da periferia metropolitana, no dia 12. Já no dia 22 de maio esta razão diminuía para 1,9, mostrando que a doença caminhava em direção aos outros municípios da Grande São Paulo. Nos fins de junho este avanço era ainda mais claro, com o polo mostrando 1,7 vezes o número de casos da periferia.
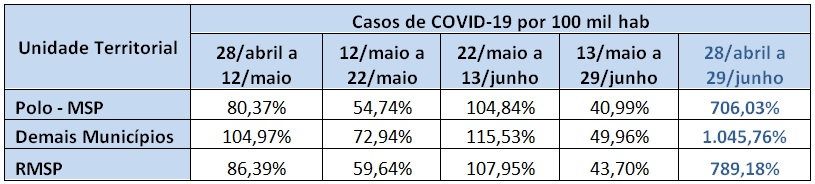
Tabela 7 – Incremento casos de COVID-19, MSP e RMSP, de 28 de abril a 29 de junho. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras
A Tabela 7 exemplifica este fato de forma ainda mais clara: desde meados de junho, o aumento percentual de casos nos outros municípios ultrapassou o do polo. Na capital, nos últimos 15 dias de junho, a disseminação da epidemia aparentemente arrefeceu, com aumento no período de apenas 40%, enquanto que nos outros municípios este aumento ultrapassou 100%. No período completo, de 28 de abril até 29 de junho o aumento relativo foi maior nos demais municípios da região metropolitana.
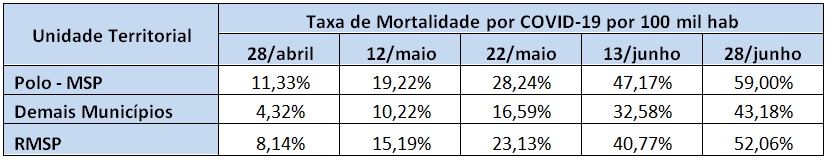
Tabela 8 – Taxa de Mortalidade por de COVID-19, MSP e RMSP, de 28 de abril a 29 de junho. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
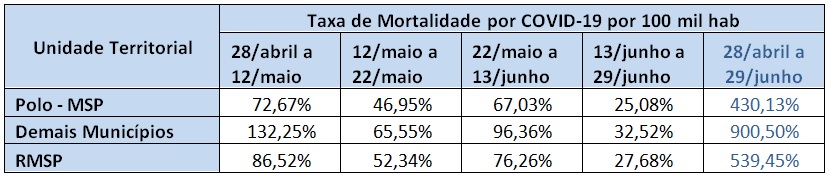
Tabela 9 – Aumento percentual dos óbitos de COVID-19 no polo e nos outros municípios da RMSP, diversos períodos. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
As Tabelas 8 e 9 mostram que o crescimento dos óbitos vem sendo sempre inferior ao dos casos, tanto na capital como nos outros municípios. Mas também se observa que o crescimento das mortes nos outros municípios apresenta um gradiente superior ao da capital, culminando num aumento percentual mais do que o dobro da capital se considerarmos todo o período.
Do ponto de vista da distribuição populacional, ela é bastante equilibrada na RMSP: a capital concentra 56% da população enquanto os demais municípios respondem por 44% da RM.
Embora o aumento do número de casos a partir de meados de junho tenha sido também maior nos outros municípios do que na capital, em meados de junho a capital tinha 2,43 vezes mais casos que a periferia metropolitana, enquanto que na mesma data tinha apenas 1,70 vezes os óbitos. No fim de junho esta relação era ainda mais gritante, com a capital com 2 vezes os casos que os demais municípios, mas com apenas 1,3 vezes os óbitos.
Como é pouco provável grande diferença de estrutura etária e de comorbidades entre São Paulo e os demais municípios da metrópole, globalmente falando, esta mortalidade maior deve estar associada aos cuidados médicos disponíveis, tanto pelo seu acesso (distribuição espacial dos hospitais), como pela qualidade do serviço prestado. A cidade de São Paulo apresenta uma distribuição espacial razoável de equipamentos de saúde, reflexo da sua difusão pelo tecido urbano consolidada após a epidemia de meningite de 1974⁷.
II. Dentro dos outros municípios da metrópole:
a) Em relação aos casos.
A Tabela 10 mostra que:
- O maior número de casos no mês de maio foi no município de São Paulo;
- Em fins de abril dois municípios pequenos e bastante rurais (Biritiba Mirim e Embu-Guaçu, com menos de 70 mil habitantes) não apresentavam nenhum caso confirmado da doença;
- Os municípios com maior número de casos eram, além de São Paulo, Barueri, São Caetano do Sul e Osasco, que assim se mantiveram durante todo o mês. São municípios com grande pendularidade com a capital. Barueri, além de ser importante polo logístico, abriga Alphaville, local de moradia de camadas de renda alta paulistana. Mostra, no início da pandemia, moradores com viagens internacionais. Após o período inicial, o vírus se espalhou pelas áreas populares. Reportagem do Jornal Folha de São Paulo (29 de maio) comenta que, em Barueri, 105 pessoas morreram por causa da COVID-19. Porém, nos bairros mais ricos, Alphaville e Alphaville Empresarial e Industrial, só 2% dos 98 casos foram fatais. No Jardim Mutinga, 27% dos doentes não sobreviveram e no Jardim Imperial, 19%. São Caetano do Sul apresenta uma estrutura etária peculiar: em 2010 sua população com mais de 60 anos alcançava mais que 19% do total; a projeção para 2020 aponta este percentual em 23%. Pelo perfil da doença, pessoas idosas estão mais sujeitas a casos graves, que procuram atendimento, e também estão mais sujeitas a óbitos. Para o município de São Paulo, por exemplo, a proporção dos moradores com 60 anos e mais era cerca de 12% em 2010 e a projeção é de 15,62% para 2020. Osasco é um município com perfil proletário e muitas áreas de ocupação;
- Em meados de maio, São Bernardo, Santo André, Santana do Parnaíba e Caieiras continuavam entre os municípios com maior prevalência;
- Municípios pequenos e rurais, como Embú-Guaçu, Biritiba Mirim, Salesópolis, Juquitiba, Guararema se mantém como os de menor prevalência.
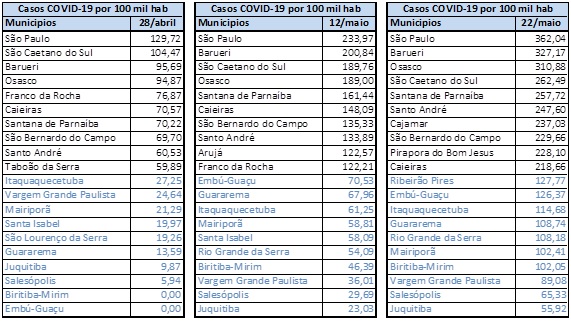
Tabela 10 – Casos de COVID-19. Seleção de Municípios. Período 28 de abril a 22 de maio. Fonte. F Seade. Boletim Coronavírus. Elaboração das autoras.
A Tabela 11 mostra a evolução da prevalência no mês de junho:
- No fim do mês, o número de casos por 100 mil habitantes de São Caetano já ultrapassava o do município polo;
- São Bernardo do Campo, Santo André e Diadema, três outros municípios do ABCD, se encontrava entre os dez mais atingidos;
- Osasco continuava, assim como Cajamar, Barueri e Santana do Parnaíba entre os dez município com maior quantidade de casos de COVID-19;
- Entre os menos afetados o perfil se mantinha parcialmente. Apenas Itaquaquecetuba, município um pouco mais populoso, com 370 mil moradores, não apresenta um perfil de pequeno município rural. Mas Itaquaquecetuba desde o início da pandemia se mantém entre os menos afetados.
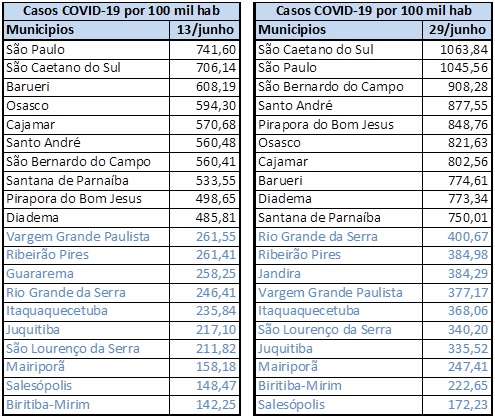
Tabela 11 – Casos de COVID-19. Seleção de Municípios. Período 13 de junho e 28 de junho. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
b) Em relação aos óbitos.
A Tabela 12 mostra que até meados de maio a maior mortalidade por 100 mil habitantes dentro da metrópole se dava na capital. A partir de meados de maio, o município de São Paulo, embora liderasse o número de casos por 100 mil habitantes até metade de junho, já apresentava letalidade menor. Em 12 de maio, a mortalidade era liderada por Osasco, assim como em 22 de maio (Mapa 6). Já em junho, Osasco perdia esta triste liderança para Barueri, que estava em segundo lugar em maio. São Paulo era o terceiro município com maior mortalidade, caindo para a quarta posição em junho (Mapa 7).
Entre os municípios com maior mortalidade, Barueri, São Caetano do Sul, Santa Isabel, São Bernardo do Campo, Caieiras e Osasco estão entre os municípios metropolitanos com os maiores IBEUs (São Paulo, com IBEU de 0,757, ocupa a décima segunda posição entre as 39 cidades da RMSP). O único município com alta mortalidade e baixo IBEU (0,734, 21º entre 39 municípios) é Guarulhos. De outro lado, Francisco Morato (com o menor IBEU da metrópole), Rio Grande da Serra, São Lourenço da Serra, com IBEUs baixos, têm também mortalidade relativamente baixa. A relação direta entre Índice de Bem-Estar Urbano (IBEU) e mortalidade não se verificou dentro da metrópole. O chamado nível de integração⁸, que varia como a pendularidade, se mostrou mais explicativo.
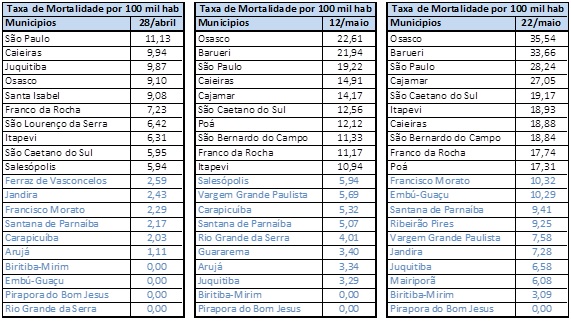
Tabela 12 – Taxa de Mortalidade por de COVID-19. Seleção de Municípios. Período 28 de abril a 22 de maio. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
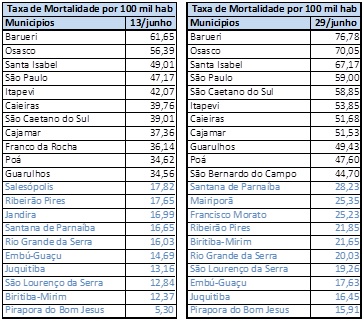
Tabela 13 – Taxa de Mortalidade por de COVID-19. Seleção de Municípios. Período 13 de junho e 28 de junho. Fonte: F Seade. Boletim Coronavírus. Elaboração das autoras.
Chama a atenção também que o maior número de casos não corresponda o maior número de óbitos. Em fins de junho, São Caetano do Sul e São Paulo disparavam em número de casos, mas Barueri e Osasco lideravam os óbitos. Como já foi citado, a mortalidade depende não só da incidência, mas da distância e da qualidade do serviço de atendimento médico. São Paulo foi o epicentro da pandemia em abril e maio, cidade densa, com periferia pobre e transporte público deficiente e sempre lotado. Foi seguida por São Caetano, com sua população com estrutura etária elevada. Mas o serviço de saúde nestes dois municípios não colapsou e é razoavelmente bem distribuído no tecido urbano. Santana do Parnaíba também apresenta alta incidência por 100 mil moradores e relativamente baixa mortalidade.
Para conclusões mais acertadas, seria importante comparar todas as estruturas etárias e as condições de moradia de todos os municípios. Este trabalho esboça algumas hipóteses e descreve a situação da metrópole em dois meses de pandemia.
____________________________________________________________________
¹ Arquiteta e Urbanista, professora titular aposentada da Faculdade de Arquitetura e Urbanismo da Universidade de São Paulo (FAUUSP). Pesquisadora do Observatório das Metrópoles Núcleo São Paulo.
² Arquiteta e Urbanista, docente da Faculdade de Arquitetura e Urbanismo da Universidade de São Paulo (FAUUSP). Coordenadora do projeto de pesquisa “Direito à Cidade e Habitação” do Observatório das Metrópoles.
³ Arquiteta e Urbanista, analista de desenvolvimento habitacional e urbano na Companhia de Desenvolvimento Habitacional e Urbano do Estado de São Paulo (CDHU).
⁴ Pasternak, D’Ottaviano e Barbon. Mortalidade por COVID-19 em São Paulo: caminho rumo à periferia. Publicado em 21/maio/2020. Disponível em: https://www.observatoriodasmetropoles.net.br/mortalidade-por-covid-19-em-sao-paulo-caminho-rumo-a-periferia/
⁵ O LabCidade, laboratório de pesquisa da FAUUSP, e o Instituo Pólis têm feito um esforço em sistematizar as informações oficiais disponíveis. Ver em: http://www.labcidade.fau.usp.br/ e https://polis.org.br/.
⁶ Conforme relatório publicado pelo Instituto Pólis a favela de Paraisópolis tem melhor controle da pandemia do que o município de São Paulo devido a ações da própria comunidade e lideranças. Para maiores informações ver: https://polis.org.br/
⁷ Conforme palestra de Márcia Castro, na live conduzida pelo professor José Marcos Pinto da Cunha, NEPO-Unicamp, no dia 18 de junho de 2020. Disponível em: https://youtu.be/1D6ftXjeHWQ
⁸ Ver D’OTTAVIANO, C.; PASTERNAK, S.; & BARBON, Â. L. (2019). Precariedade Habitacional na Macrometrópole Paulista: um primeiro olhar a partir dos Níveis de Integração. In Anais do XVIII Encontro da Associação Nacional de Pesquisa e Pós-Graduação em Planejamento Urbano e Regional. Natal: ANPUR.